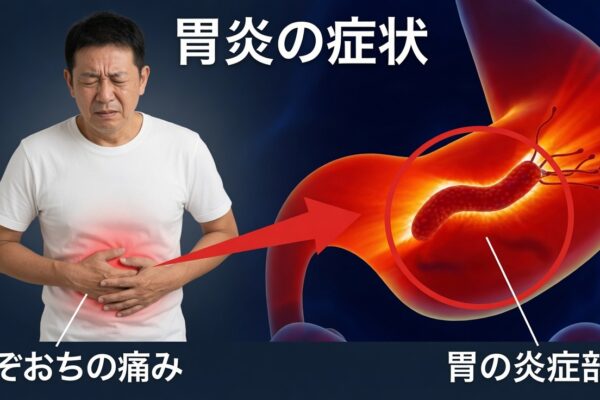
はじめに:なかなか治らない感染症と抗生物質
のどの痛みや皮膚の赤み、排尿時の違和感など、「そのうち治るだろう」と思っていた症状が長引き、どの薬が効くのか分からず不安になったことはありませんか。
毎年、多くの人が細菌による感染症にかかり、その一部では**抗生物質(抗菌薬)**が重要な役割を果たします。ただし、誤った使い方や必要のない場面での使用が続くと、薬が効きにくくなるといった大きな問題につながります。
このガイドでは、臨床現場でよく名前が挙がる5つの抗生物質――アジスロマイシン、アモキシシリン、ドキシサイクリン、シプロフロキサシン、メトロニダゾール――を取り上げ、それぞれがどのような細菌感染で使われることが多いのかを整理します。
これらの基本を押さえておくと、医療者との会話がスムーズになり、自分の治療についてより納得感を持ちやすくなります。最後に**「賢い抗生物質の使い方」**の実践的なヒントもまとめます。

なぜこの5種類の抗生物質がよく使われるのか
ここで紹介する5種類は、世界各地のガイドラインや処方データで頻繁に登場する薬です。理由はシンプルで、
- 日常的によく見られる感染症の原因菌を広くカバーできる
- 用量・用法が整理されており、エビデンスが蓄積している
- 年齢や病態に応じて使い分けやすい
といった特徴があるためです。
それぞれの薬には、「どの部位の感染に強いのか」「どんな菌を想定しているのか」といった役割があります。ここから一つずつ見ていきましょう。
アジスロマイシン(Azithromycin):呼吸器・のどの感染に使われやすい薬
アジスロマイシンはマクロライド系に分類され、
- 気管支炎や一部の肺炎などの呼吸器感染症
- 細菌性の咽頭炎・扁桃炎
などで検討されることの多い薬です。
多くの場合、比較的短い日数で治療を完了できるレジメンが組まれるため、「飲む期間が短くて済む抗生物質」として知られています。研究でも、細菌が関与する市中の呼吸器感染症に対してマクロライド系が一定の役割を果たすことが示されています。
継続するせきや気道の炎症症状が細菌によるものであると判断された場合に選択肢となるほか、ガイドラインによっては、特定の性行為感染症や他の特殊な状況で推奨されることもあります。
アモキシシリン(Amoxicillin):「基本の一本」として幅広く使われるペニシリン系
アモキシシリンはペニシリン系抗生物質の一つで、世界的にも処方頻度が高い薬です。代表的には、
- 中耳炎などの耳の感染症
- 副鼻腔炎などの鼻・副鼻腔の細菌感染
- 軽度〜中等度の皮膚・軟部組織感染症
など、日常診療でよく遭遇する細菌感染に使われます。
ペニシリン系は、長年の使用経験と豊富なデータから、多くの単純な細菌感染で第一選択薬とされることが少なくありません。アモキシシリンはシロップやカプセルなど剤形が多く、子どもから大人まで使いやすい点も特徴です。
重要なのは、「とりあえず広い薬だから」ではなく、想定される原因菌との相性を踏まえて選ばれているということです。
ドキシサイクリン(Doxycycline):皮膚・胸部・尿路までカバーできる多用途薬
ドキシサイクリンはテトラサイクリン系に属し、比較的広い範囲の細菌に対して効果を示します。主に想定される場面としては、
- にきびや酒さなどの慢性的な皮膚疾患
- 一部の肺炎や気道感染
- 場合によっては尿路感染症
などが挙げられます。
テトラサイクリン系は、複数の菌種が関わっている可能性があるケースや、原因菌の候補がある程度広いときに役立つことがあります。また、ダニ・マダニなどのアウトドア関連の曝露に伴う特定の感染症にも用いられることが知られています。
単剤で用いられることもあれば、他の抗生物質と組み合わせて治療戦略の一部を担うこともあります。
シプロフロキサシン(Ciprofloxacin):尿路感染症で話題に上ることが多いフルオロキノロン系
シプロフロキサシンはフルオロキノロン系の抗生物質で、特に
- 尿路感染症(UTI)
- 一部の消化管感染症
などで取り上げられることが多い薬です。尿道炎や膀胱炎、腎盂腎炎など、尿路に関係する代表的な病原菌に対して活性を持ちます。
各国のガイドラインでは、他の選択肢が合わない場合や、耐性パターンを踏まえて慎重に選ぶ薬として位置付けられることが増えてきています。これは、フルオロキノロン系全体で耐性菌や副作用への懸念が高まっているためです。
この薬は、「どの部位にどんな菌が多いのか」「その地域でどんな耐性傾向があるのか」といった情報を踏まえて、用いるかどうかを慎重に判断する代表例とも言えます。
メトロニダゾール(Metronidazole):消化管・歯科・腹部の嫌気性菌に特化したスペシャリスト
メトロニダゾールは、**嫌気性菌(酸素が少ない環境で増える菌)**や一部の原虫に対して強い効果を発揮する抗生物質です。主に想定される場面は、
- 胃腸・腸管の感染症
- 歯周病や歯根の膿(歯科感染症)
- 腹腔内感染症(他の抗生物質との併用を含む)
などです。
嫌気性菌は、酸素が乏しい深部組織や膿がたまった部位で問題を起こすことが多く、歯科領域の膿瘍や腸内の感染などで重要なターゲットとなります。メトロニダゾールは、こうした場面を想定した治療プロトコルで「欠かせない選択肢」として位置づけられています。
このように、抗生物質にはそれぞれ得意とする菌や部位があり、「何にでも効く万能薬」は存在しないことが分かります。
5つの抗生物質をざっくり比較
ひと目でイメージしやすいように、ここまでの内容を簡単にまとめると次のようになります。
-
アジスロマイシン
- 比較的短期間の投与で済むことが多い
- 主に呼吸器・のどの細菌感染で検討される
-
アモキシシリン
- 多くの国で日常的に使われる基本的な抗生物質
- 耳、鼻、副鼻腔、皮膚などの一般的な感染症で第一選択となることが多い
-
ドキシサイクリン
- 皮膚、胸部(気道)、尿路など、カバー範囲が広い
- 慢性皮膚疾患やアウトドア関連の特定感染症にも用いられる
-
シプロフロキサシン
- 尿路の代表的な細菌に強い
- 耐性や副作用の観点から、近年はより慎重な使用が求められている
-
メトロニダゾール
- 嫌気性菌と一部の原虫に特化
- 腸・歯科・腹部の感染症で重要な役割を担う
医師がどの薬を選ぶかは、次のような要素によって決まります。
- 感染している部位(のど、肺、尿路、皮膚、腹部など)
- 疑われる細菌の種類
- 患者さん個人の情報(アレルギー、これまでの薬への反応、持病など)
- その地域での耐性菌の状況(ローカルな耐性パターン)
これらを総合的に考えることで、「より効きやすく」「副作用と耐性リスクを抑えた」処方が行われます。
なぜ今、一般的な抗生物質について知っておくことが大切なのか
**抗生物質耐性(AMR)**とは、細菌が薬に慣れてしまい、同じ薬が効きにくくなる現象を指します。これは世界的な問題であり、過度な使用や不適切な服用方法と深く関係しています。
公衆衛生機関(例:CDCなど)は、次のようなポイントを強調しています。
- 抗生物質は細菌に対して働く薬であり、
かぜやインフルエンザなどのウイルスには効かない - 不必要な場面で抗生物質を使うと、
本当に必要なときに効きにくくなるリスクが高まる - 処方された薬を途中で自己判断でやめることも、耐性菌の出現につながりかねない
教育や情報提供によって、患者側が抗生物質の役割と限界を理解すると、
- 医療者との対話がより建設的になり
- 不適切な処方が減る
ことが研究でも示されています。
抗生物質を賢く使うための実践的ヒント
日常生活で意識できるポイントを、行動レベルでまとめます。
-
必ず医療専門職に相談してから使用する
- 余っていた薬を勝手に飲む
- 家族や友人と薬を「シェア」する
こうした行為は避けましょう。
-
処方された期間と用量を守る
- 症状が早く良くなっても、医師から指示されたコースを最後まで飲み切ることが大切です。
-
診察時に積極的に質問する
- 「これは細菌感染ですか?ウイルスの可能性は?」
- 「どのような副作用に注意すればいいですか?」
などを聞くことで、自分の治療方針をより理解できます。
-
感染症自体を予防する生活習慣を身につける
- こまめな手洗い
- 咳エチケット(咳やくしゃみの際に口・鼻を覆う)
- 食材の衛生的な取り扱い
予防できる感染症が減れば、結果として抗生物質の使用も減らせます。
-
情報は定期的にアップデートする
- 耐性菌の状況や推奨される治療は時代とともに変化します。
- 信頼できる情報源やかかりつけ医から最新の情報を得ることが重要です。
また、医療者の判断のもとで、**プロバイオティクス(善玉菌サプリなど)**を併用し、治療中の腸内環境のバランスをサポートするケースもあります。ただし、自己判断ではなく、必ず相談してから取り入れましょう。

まとめ:知識は「自己治療」のためではなく「より良い相談」のために
アジスロマイシン、アモキシシリン、ドキシサイクリン、シプロフロキサシン、メトロニダゾールの5種類は、日常的に遭遇する多くの細菌感染症で中心的な役割を担う抗生物質です。
それぞれが得意とする感染部位や菌のタイプを知っておくと、
- 処方された薬の目的を理解しやすくなり
- 医師や薬剤師に、より具体的で有意義な質問ができるようになります。
大切なのは、「自分で選んで飲む」ための知識ではなく、「医療者と協力して賢く使う」ための知識だということです。
責任ある使い方を続けることで、これらの貴重な薬を将来にわたって有効な選択肢として守ることができます。
よくある質問(FAQ)
Q1. 抗生物質を飲んでいるのに症状がよくなりません。どうすればいいですか?
- 早めに処方した医師に連絡してください。
- 原因菌が想定と違う、ウイルス感染が主体である、薬の吸収に問題があるなど、さまざまな可能性があります。
- 自己判断で薬をやめたり、残っている薬を勝手に増量したりしないことが重要です。
Q2. 抗生物質を飲んでいる間、アルコールは飲んでもいいですか?
- 抗生物質の種類によって対応が変わります。
- 特にメトロニダゾールは、アルコールと一緒に摂取すると吐き気・動悸・顔のほてりなどの不快な反応を起こす可能性があるため、一般に禁酒が推奨されます。
- 具体的な可否や注意点は、処方時に医師・薬剤師に必ず確認しましょう。
Q3. 抗生物質の代わりになる「自然療法」はありますか?
- 十分な休養、睡眠、水分摂取、バランスの良い食事などは、体が感染と戦う力を高めるうえでとても重要です。
- ただし、これらはあくまで回復を助ける支えであり、細菌感染が明らかで抗生物質が必要と判断される場面では、抗生物質の役割を代替することはできません。
- 自然療法やサプリを試したい場合も、持病や併用薬との相互作用があり得るため、必ず医療専門職に相談してください。