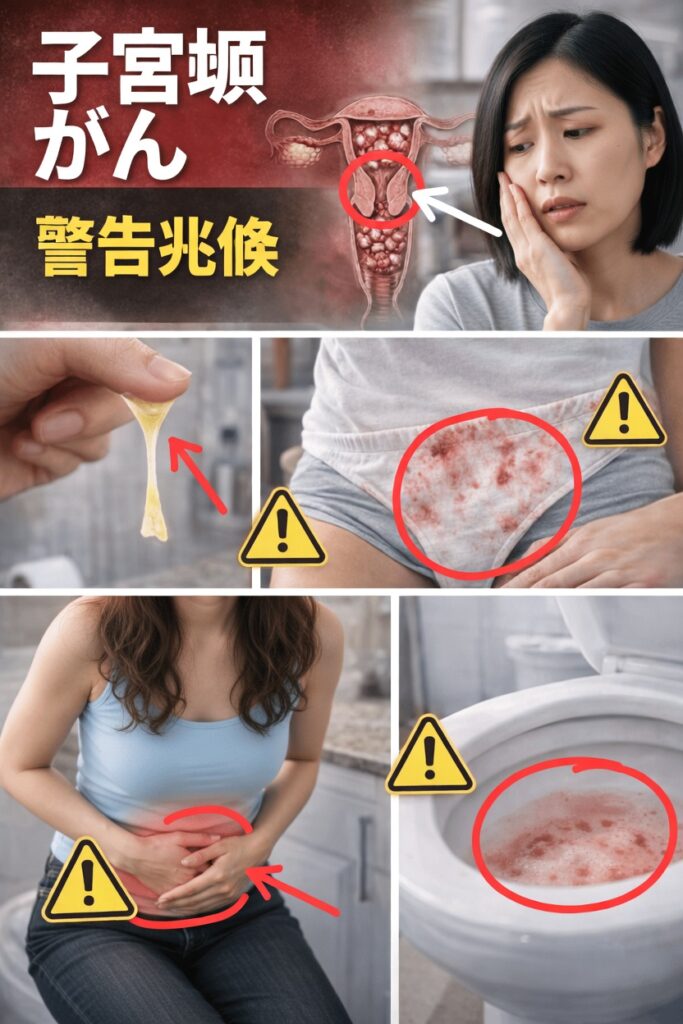
はじめに:見過ごしがちな「小さなサイン」と子宮頸がん
多くの女性は、毎日の忙しさの中で、体のささやかな変化を「大したことない」と流してしまいがちです。ですが、そのごく小さな違和感が、子宮頸がんのような重い病気のサインであることもあります。
子宮頸がんは初期のうちはほとんど自覚症状がなく、静かに進行することが多いため、気づいたときには進行しているケースも少なくありません。
不正出血、おりものの変化、続く骨盤の不快感などは、「ホルモンバランスの乱れかな」「ちょっとした炎症だろう」と思ってしまい、恥ずかしさから受診をためらう人もいます。しかし、そうしたサインを放置すると、病状が進行する可能性があります。
朗報なのは、早期の気づきと定期検診によって、子宮頸がんは十分に予防・早期発見が期待できるということです。自分の体の変化に気づき、行動することは、大きな力になります。
このページでは、信頼できる医療機関の情報をもとに、「見逃されやすい9つの警告サイン」と、今すぐできる具体的な対策を分かりやすく解説します。
最後には、定期検診への向き合い方が変わる「ひと工夫」も紹介します。
子宮頸がんで早期発見が重要な理由
子宮頸がんの主な原因は、ヒトパピローマウイルス(HPV)というウイルスへの持続的な感染だといわれています。HPVは性行為などを通じて広く感染する、とても一般的なウイルスです。
世界保健機関(WHO)などの報告では、多くのHPV感染は自然に排除されますが、一部は長く体内にとどまり、時間をかけて子宮頸部の細胞を変化させ、やがてがんへと進行する場合があります。
重要なのは、
- 初期の子宮頸がんには、自覚症状がまったくないことが多い
- 症状が出るころには、ある程度進行していることが少なくない
という点です。
そのため、症状がないうちから受ける「定期的な子宮頸がん検診(子宮頸部細胞診:いわゆるパップテストやHPV検査)」が、世界中で強く推奨されています。
多くの研究で、定期検診によって「前がん病変(がんになる前の段階)」を早く見つけることで、子宮頸がんのリスクを大きく減らせることが示されています。
一方で、「何が普通で、何が異常なのか」が分からないために、体からのサインを見逃してしまう女性も少なくありません。
見逃されがちな子宮頸がんの初期サイン 9つ
ここでは、メイヨークリニック、アメリカがん協会、クリーブランド・クリニックなどの情報をもとに、女性が特に見落としやすい9つのサインをまとめました。
これらがあるからといって、必ず子宮頸がんというわけではありません。多くは良性の原因によるものです。ただし、
- 「いつもと違う」
- 「しばらく続いている」
と感じる場合には、念のため受診して確認することが大切です。
1. 不正出血(普段と異なる出血)
もっとも代表的なサインのひとつです。例えば、
- 生理と生理の間に出血や少量の出血がある
- 生理の量が急に増えた、あるいは期間が長くなった
- 性交後に出血がある
- 閉経後(生理が完全に止まった後)に再び出血が見られる
などが挙げられます。
ごく少量の「うっすらした出血」でも、これまでになかったタイプの出血が続く場合は要注意です。
2. おりものの変化(色・量・におい)
おりものはホルモンや周期によって変化するため、「いつもと違う」を判断しにくい症状です。しかし、次のような変化があれば、チェックが必要です。
- 水っぽい・サラサラしたおりものが増える
- 血が混じったような、ピンク色や茶色のおりものが続く
- 悪臭を伴うおりものが出る
- 閉経後にも、おりものが急に増える
とくに、血が混ざったようなおりものや、急な量の増加・強いにおいは、早めの相談をおすすめします。
3. 性交時または性交後の痛み
性行為の最中や後に感じる痛み(性交痛)は、とてもデリケートな問題で、人に相談しづらい症状です。
しかし、これまで痛みを感じなかったのに、突然痛みが出るようになったり、徐々に悪化している場合は、子宮頸部の変化が関係している可能性があります。
4. 骨盤や下腹部の痛み・重だるさ
下腹部や骨盤まわりに
- 生理痛のような鈍い痛み
- チクチク、ズキズキとした痛み
- 持続的な重だるさ
を感じることがあります。
生理前後に一時的に起こる痛みは多くの人が経験しますが、周期に関係なく長く続く痛みや、原因がはっきりしない痛みは、軽視しない方が安心です。
5. 腰痛や脚の痛み
病状が進行すると、骨盤周辺の神経やリンパなどへの影響から、
- 理由のはっきりしない腰痛
- 片側の脚だけに出る痛みやしびれ
などが現れることもあります。
長時間のデスクワークや姿勢のせいと考えがちですが、「いつもと違う」「なかなか改善しない」と感じたらメモしておきましょう。
6. 頻尿・排尿時の違和感
膀胱のあたりへの圧迫や炎症などにより、次のような症状が出る場合があります。
- トイレの回数が急に増えた
- 急に強い尿意を感じる
- 排尿時に痛みや灼熱感がある
- 尿に血が混じる
膀胱炎などでも起こる症状ですが、繰り返したり長引く場合は、かかりつけ医に相談しましょう。
7. 原因不明の強い疲労感
十分に休んでいるはずなのに、
- ずっとだるい
- 些細なことで極端に疲れる
- 体力がガクッと落ちた気がする
といった疲労感が続くことがあります。
疲労はさまざまな病気やストレスでも起こるため、これだけで判断はできませんが、他のサインと重なっているときは、体からの「SOS」の可能性もあります。
8. お腹の張り・膨満感
食事や便秘と関係なさそうなのに、お腹が張った感じが続いたり、下腹部だけぽっこり膨らんだように感じることもあります。
消化器の問題と間違えやすいですが、骨盤内のトラブルの一つとして現れることもあるため、しつこく続く場合は注意が必要です。
9. 便通の変化や直腸出血
より進行した段階では、直腸周辺が影響を受け、
- 便秘や下痢など、便通のパターンが大きく変わる
- 排便時に出血が見られる
- 骨盤周辺の圧迫感とともに便が出しづらくなる
といった症状が出ることがあります。
痔などでも起こる症状ですが、「今までと違う」「続いている」ときは放置しないことが大切です。

これらの症状の多くは、感染症やホルモン変動など、より軽い原因でも起こり得ます。だからこそ、「自己判断で様子を見る」だけではなく、専門家による評価が欠かせません。
ふだんとの違いを早く見つけるためのチェックポイント
「これは普通なの?それとも要注意?」を見分けるための目安として、次のように整理しておくと役立ちます。
-
おりもの(正常な範囲)
- 透明〜白っぽい
- 軽いにおい
- 生理周期に合わせて量や状態がほどよく変化する
-
気をつけたいおりもの
- 水のようにさらさらで量が急に増えた
- 赤・ピンク・茶色など血が混じったような色
- 強い悪臭がある
-
出血(正常な範囲)
- 自分の周期に沿った生理
- 量や期間が大きく変わらない
-
気をつけたい出血
- 生理と生理の間の出血・茶色いおりもの
- 性交後の出血
- 閉経後の出血
- これまでよりかなり多い・長引く生理
-
骨盤まわりの感覚(正常な範囲)
- 生理前後だけの軽い下腹部痛や重さ
-
気をつけたい骨盤の違和感
- 生理周期に関係なく続く痛み
- 徐々に頻度や強さが増している痛み
毎月1回、自分なりの「セルフチェック日」を決めて、これらのポイントを振り返る習慣をつけておくと、変化に気づきやすくなります。
今すぐできる子宮頸がん予防の実践ステップ
自分の体を守るために、今日から取り入れられる行動をまとめました。

1. 定期的な子宮頸がん検診を予約する
多くの国やガイドラインでは、以下のような目安が示されています(詳細は国や地域により異なります)。
- 21歳頃から:パップテスト(子宮頸部細胞診)を3年に1回
- 30歳以降:HPV検査とパップテストを併用して5年に1回、またはパップテスト単独で3年に1回
あくまで一般的な目安なので、自分の年齢・既往歴・結果によって、主治医と相談のうえで適切な間隔を決めましょう。
2. 体の変化を記録する
- 出血のタイミングや量
- おりものの状態(色・におい・量)
- 痛みの場所や強さ
- 疲労感や体調の波
などを、スマホアプリや手帳に簡単にメモしておくと、受診時に医師が状況を把握しやすくなり、診断の助けになります。
3. 条件が合えばHPVワクチンを検討する
HPVワクチンは、子宮頸がんの主な原因となるタイプのHPVへの感染を予防するために開発されたワクチンです。
- 性生活が始まる前の接種がもっとも効果的
- ただし、成人でもメリットが得られる場合もある
ため、対象年齢や接種の可否については、医療機関で相談してみましょう。
4. 性行為におけるリスクを減らす
- コンドームを一貫して正しく使用する
- 性交相手の数をむやみに増やさない
といった行動は、HPVを含む性感染症リスクの軽減につながります(ただし、コンドームでもHPVを完全に防げるわけではない点には注意が必要です)。
5. 体の「違和感」を無視しない
「なんとなくおかしい」「いつもと違う」と感じる状態が2週間以上続くときは、たとえ症状が軽くても、一度医療機関に相談することを習慣づけましょう。
恥ずかしさや不安よりも、「早めに確かめて安心する」ことを優先してかまいません。
専門機関が伝える予防と啓発の重要性
CDC(米国疾病予防管理センター)やWHOをはじめ、多くの公的機関は、
- 子宮頸がんは「もっとも予防可能ながんのひとつ」である
- 検診とワクチンにより、大部分のケースを防げる可能性がある
と強調しています。
実際、定期的なパップテストやHPV検査によって前がん病変を早期に発見・治療することで、子宮頸がんによる死亡率は大きく減少してきました。
一方で、検診を受けていない人ほど、進行した段階で見つかるリスクが高いことも分かっています。
情報を知り、自分から行動することは、子宮頸がんを遠ざけるうえで非常に大きな力になります。
まとめ:9つのサインに気づくことは「不安になる」ためではなく「自分を守る」ため
ここまで紹介した9つのサインは、「これがあれば必ず子宮頸がん」というチェックリストではありません。
むしろ、「体からの小さなメッセージに気づくためのヒント」と考えてください。
子宮頸がんは、ゆっくり進行することが多いがんです。そのぶん、早い段階で見つけることができれば、治療の選択肢も広がり、良好な経過が期待できます。
- 定期検診を生活の一部として予定に組み込む
- 体の変化を簡単に記録する
- 違和感があれば「念のため」に相談する
この3つを意識するだけでも、あなたの将来の健康リスクは大きく変わります。
最後のひと工夫として、毎年「誕生月」や「特定の月」を“検診の月”と決めてしまうのもおすすめです。誕生日が近づいたら検診予約を入れる、スマホのカレンダーに毎年リマインダーを設定するなど、ルール化しておくと、定期検診が「後回し」になりにくくなります。
あなたの体と健康は、それだけの手間をかける価値があります。
よくある質問(FAQ)
Q1. 子宮頸がんで一番多い初期症状は何ですか?
もっとも一般的に報告されているのは、**普段と異なる膣からの出血(不正出血)**です。
特に、生理の間の出血、性交後の出血、閉経後の出血などは、念のため受診して確認した方がよいサインとされています。
Q2. 症状が出る前に子宮頸がんは見つけられますか?
はい。パップテスト(子宮頸部細胞診)やHPV検査などの定期検診によって、症状が出るよりずっと前の「前がん病変」の段階で見つけられることが多くあります。
そのため、「症状がないから受けなくていい」のではなく、「症状がないうちから受ける検査」であると理解することが大切です。
Q3. 子宮頸がん検診はどのくらいの頻度で受ければいいですか?
推奨される頻度は年齢や検査結果、既往歴によって異なりますが、一般的には、
- 21歳頃からパップテストを3年ごと
- 30歳以上では、パップテストとHPV検査を併用して5年ごと、またはパップテストのみで3年ごと
などが目安とされています。
ただし、国やガイドラインにより異なるため、自分に最適な検診方法と間隔は、必ずかかりつけ医や婦人科医に確認してください。